Kiegészítő módszertani magyarázat az SE ESK „Először haladta meg az influenzajárvány csúcsa a COVID19-járvány csúcsát” című légúti jelentéshez
Előzmények
A Semmelweis Egyetem Epidemiológiai és Surveillance Központ (SE ESK) által az Egészségbiztonság Nemzeti Laboratórium projekt (RRF-2.3.1-21-2022-00006) keretében működtetett, új típusú surveillance-rendszer számos újdonságot tartalmaz a hagyományos légúti figyelőszolgálathoz képest. Ahhoz, hogy a légúti figyelőszolgálati adatokat helyesen tudjuk értelmezni, érdemes összehasonlítani a kétféle rendszert és értékelni a hasonlóságokat és különbségeket
Milyen indikátorokat használunk általában a légúti figyelőszolgálatokban, és ezek mit mutatnak meg?
Az egyik indikátorcsoportba azokat soroljuk, amelyek azt mutatják meg, hogy meghatározott klinikai tünetegyüttessel (ARI, ILI – lsd. később) hány beteg fordul a hálózatban résztvevő háziorvosokhoz. Ez az indikátor önmagában nem ad eligazítást arról, hogy milyen kórokozó okozza a megbetegedést. Az ILI- vagy ARI-tünetekkel újonnan orvoshoz fordulók számát az orvosi praxisba tartozó népességszámmal osztjuk el, és 100 000 lakosra vetítjük az adatokat (gyakoriság), amely lehetővé teszi az adatok időbeli és térbeli összehasonlítását.
A másik indikátorcsoportba az influenza- vagy SARS-CoV-2-pozitív laboratóriumi vizsgálati eredménnyel rendelkező páciensek arányát vizsgáljuk az összes megvizsgált mintaszámhoz képest (pozitivitási arány %). Külön számoljuk az influenza-pozitivitási arányt és a SARS-CoV-2-pozitivitási arányt. A pozitivitási arány növekedése jelzi a legkorábban a járvány kezdetét, és már alacsony megbetegedésszám esetén is jól mutatja a járvány fordulópontjait.
A klinikai tünetegyüttes lehet ARI vagy ILI, de számít-e, hogy melyiket használjuk?
Az Európai Unióban surveillance-rendszereiben egységes esetdefiníciókat alkalmazunk az ARI- és az ILI-betegek azonosítására.
EU ARI-esetdefiníció* (1): A tünetek hirtelen kezdődnek és az alábbi négy légúti tünet közül legalább egy fennáll: köhögés, torokfájás, légszomj, nátha, továbbá az orvos megítélése szerint a tünetek oka fertőzés.
EU ILI-esetdefiníció**(1): A tünetek hirtelen kezdődnek, és a felsorolt négy általános tünet (láz vagy hőemelkedés, gyengeség, fejfájás, izomfájás) közül legalább egy, valamint a felsorolt három légúti tünet közül (köhögés, torokfájás, légszomj) legalább egy fennáll.
*ARI: akut légúti megbetegedés
** ILI: influenzaszerű megbetegedés
Általánosságban elmondható, hogy jelentős az átfedés a két esetdefiníció által körülhatárolt megbetegedések között, de az átfedés a 65 évesnél fiatalabb felnőttek között nagyobb, az idősek körében kisebb, mivel náluk például a láz ritkábban fordul elő, miközben a betegség lefolyása akár súlyos is lehet, így egy részük az ILI kategóriájából kimaradhat. Ezen kívül az ARI-esetdefiníció tágabb, érzékenyebb, így többféle kórokozó esetén is jól használható, míg az ILI sokkal szűkebb, specifikusabb, a légúti tünetekkel orvoshoz fordulóknak csak egy részét – az általános tünetekkel járó megbetegedéseket – képes azonosítani (2) (1. ábra). Megjegyzendő, hogy a legenyhébb esetek valószínűleg nem fordulnak háziorvoshoz a tüneteikkel, így kevéssé valószínű, hogy bármelyik kategóriában megjelenjenek.
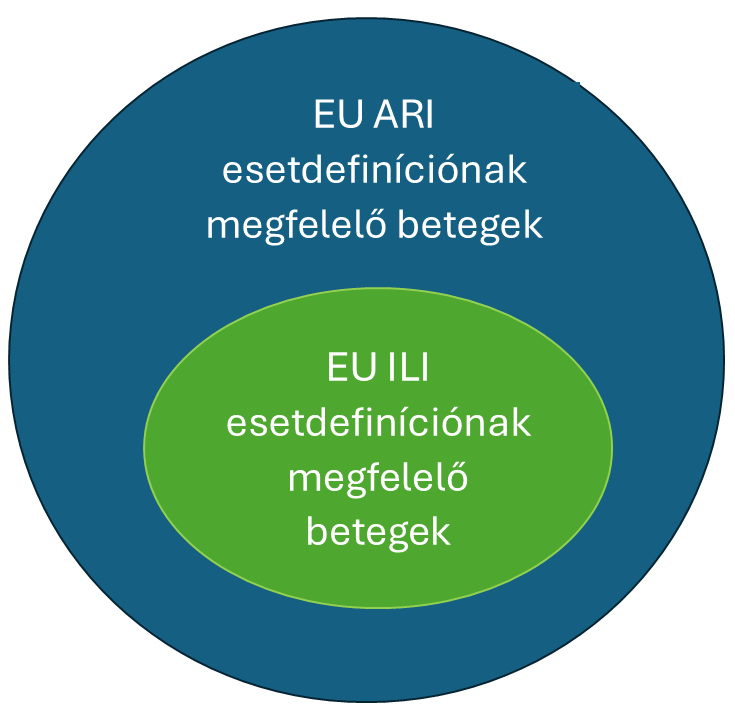
1. ábra: Az influenzaszerű (ILI) és az akut légúti megbetegedések (ARI) tünetegyüttesének megfelelő betegek körének viszonya, Maurel és mtsai., 2024. (2)
Magyarországon a COVID19-világjárvány előtt a hagyományos légúti figyelőszolgálat az ILI- tünetegyüttest használta, mivel ekkor még leginkább az influenza okozott nagy járványokat az őszi-téli szezonban, ezért a COVID19-világjárvány előtti időszakról csak ezek az összehasonlító adatsorok állnak rendelkezésre. Az ILI-esetdefiníció azonban a COVID19-betegek, vagy az időskorúak körében előforduló légúti megbetegedések egy részét nem képes azonosítani, ezért az SE ESK új típusú surveillance-rendszerében az ARI-esetdefiníciót használjuk, ami ezeket a problémákat kiküszöböli. Az ARI-esetdefiníció sokkal jobban képes klinikai tünetek alapján mind az influenza-, mind pedig a COVID19-betegeket azonosítani, és ez által a két kórokozó okozta járvány nagysága is összehasonlítható. Ezért nagyon is számít, hogy milyen klinikai esetdefiníciót használunk. A következő példa jól mutatja a különbségeket. A SE ESK által a 2024/25. légúti szezonban gyűjtött adatok alapján a laboratóriumi vizsgálattal megerősített influenzás betegek 91%-a tapasztalt lázat, viszont a COVID19-megbetegedéseknek csak mintegy 65%-ában lépett fel láz. Az ILI-esetdefiníció alkalmazásával a COVID19-betegek egy része valószínűleg nem került volna azonosításra a surveillance-rendszerben.
Hogyan történik az adatgyűjtés a SE ESK-ban?
A SE ESK kutatási hálózatába tartozó 110 háziorvos légúti mintát vesz a hozzájuk forduló akut légúti megbetegedés (ARI) esetdefiníciójának megfelelő betegektől. A vizsgálat részletes módszertana ide kattintva olvasható (3). A betegek kockázataira (pl. életkor, alapbetegségek), tüneteire és oltottsági állapotukra vonatkozó online kérdőívet is kitöltenek az orvosok. A légúti mintákat a SE Laboratóriumi Medicina Intézetébe szállítják, ahol PCR-módszerrel (vírusnukleinsav kimutatása) vizsgálatokat végeznek SARS-CoV-2 és influenzavírus kimutatása céljából. A pozitív mintákból vírus-RNS-t izolálnak, amelyeket ezt követően a vírus genetikai szerkezetének meghatározása céljából szekvenálásra küldenek. Végül megtörténik klinikai és a laboratóriumi adatok összekapcsolása, tisztítása és elemzése.
2. ábra: A SE ESK által működtetett új típusú surveillance-rendszerben adatokat gyűjtő háziorvosok a praxis helye szerint, 2024-25 (Adatok forrása és feldolgozása: SE ESK)
Az új típusú és a hagyományos surveillance-rendszer összehasonlítása
Az alábbiakban összefoglaljuk, hogy miben különbözik az új típusú légúti surveillance-rendszer a hagyományostól Magyarországon (1. táblázat).
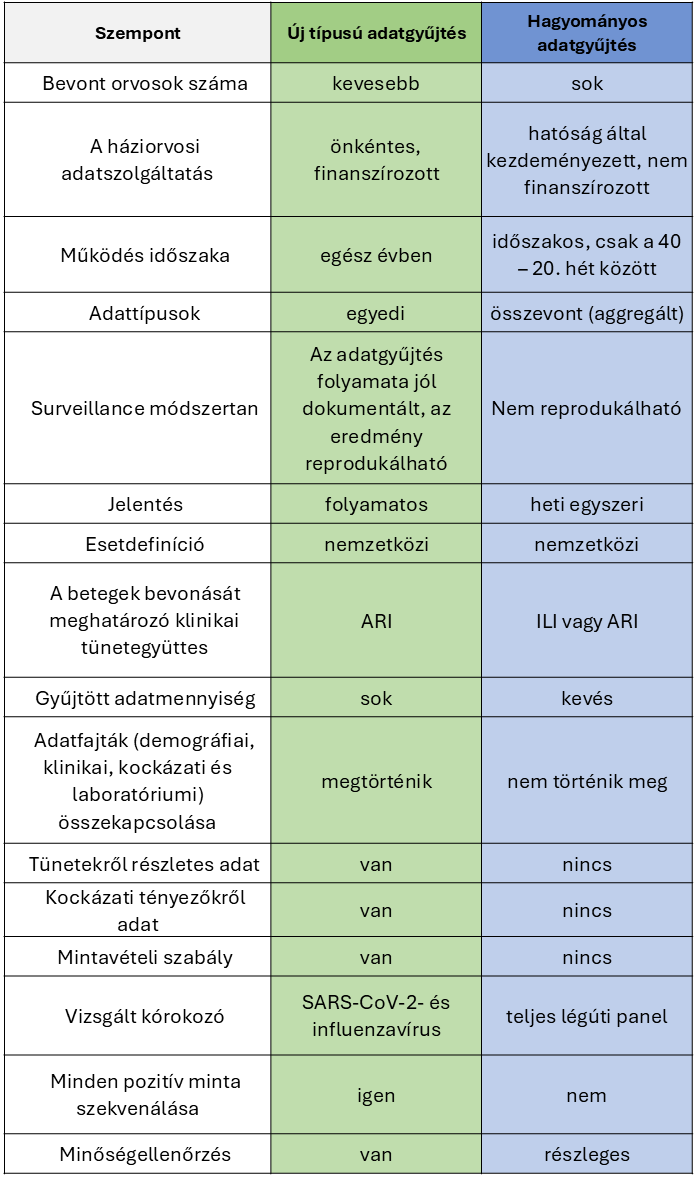
1. táblázat: A hagyományos és az új típusú surveillance-rendszer összehasonlítása Magyarországon
(Adatok forrása és feldolgozása: SE ESK)
- A hagyományos surveillance-rendszert a Nemzeti Népegészségügyi és Gyógyszerészeti Központ (NNGyK) működteti. A 2024/25. évi légúti szezonban a légúti klinikai figyelőszolgálat keretében a lakosság kb.20%-át lefedő 1304 háziorvosi praxisban az alábbi két klinikai tünetegyüttesre történik adatgyűjtés a 40. naptári hét óta, heti gyakorisággal:
-
- influenzaszerű megbetegedés (Influenza-Like Illness – ILI);
- akut légúti megbetegedés (Acut Respiratory Infection – ARI).
A pontos klinikai tünetekről ebben a rendszerben egyéni szinten nem történik adatgyűjtés. A jelentő orvosok megszámolják, hogy hány olyan beteg jelentkezett náluk az adott héten, akik az ILI- vagy az ARI-tünetegyüttesnek megfelelnek, és ezt a számot jelentik (összevont – aggregált adat). Ez az adat gyorsan rendelkezésre áll, hátránya, hogy nem részletes.
- Az új típusú surveillance-rendszert a SE ESK működteti 110 önként vállalkozó háziorvos részvételével (1. ábra). Ebben a hálózatban kevesebb orvos szolgáltat adatokat, mint a hagyományos figyelőszolgálatban, viszont sokkal részletesebb, egyéni szintű adatokat gyűjtenek. A hagyományos surveillance-rendszerhez képest az egyik újdonság, hogy jelentik az orvoshoz fordulók klinikai tüneteit, így mind az ILI-, mind pedig az ARI-tünetegyüttesnek megfelelő betegek száma könnyen meghatározható, összehasonlítható egymással, utólag is ellenőrizhető, hogy a beteg valóban megfelelt-e a klinikai esetdefiníciónak, továbbá az is kiderülhet, ha az orvoshoz forduló betegek jellemző klinikai tünetei a légúti szezon folyamán változnak.
- Az új típusú surveillance-rendszer standard kérdőív segítségével részletes adatokat gyűjt az akut légúti megbetegedés tüneteivel háziorvoshoz fordulók megbetegedéséről és a különböző kockázati tényezőkről. A hagyományos figyelőszolgálatban részletes adatgyűjtés nincs, kizárólag aggregált adatokat szolgáltatnak az orvosok a hozzájuk forduló betegek heti számáról.
- A hagyományos surveillance-rendszerben nem vesz valamennyi klinikai figyelőszolgálatban résztvevő háziorvos légúti mintát, kizárólag a virológiai felügyelet keretében felkért 150 háziorvos, akik a 40. héttől mind az ILI, mind az ARI klinikai képpel jelentkező betegektől rendszeresen küldenek légúti mintát virológiai vizsgálatra az NNGyK-ba a tünetek hátterében álló kórokozó azonosítására. A virológiai felügyeletben résztvevő háziorvosok esetében sem történik minden légúti tünetekkel orvoshoz forduló betegtől légúti mintavétel, csak néhánytól. Amikor történik mintavétel és laboratóriumi vizsgálat, akkor viszont az influenzavírus mellett a SARS-CoV-2 és más légúti terjedésű vírusokra (légúti óriássejtes-, metapneumo-, rhinovírusokra, stb) is kiterjed a laboratóriumi vizsgálat.
- Az új típusú surveillance-rendszerben résztvevő háziorvos valamennyi akut légúti fertőzés tüneteivel orvoshoz forduló pácienstől légúti mintát vesz. Ezt követően a légúti minták a Semmelweis Egyetem mikrobiológiai laboratóriumába kerülnek, ahol a legmodernebb RT-PCR módszerrel vizsgálják meg, hogy a légúti tüneteket influenza- vagy SARS-CoV-2-vírus okozza-e. Ez a módszer kiküszöböli azt a tényezőt, hogy a mintavételről az orvos döntsön, hiszen ezt a döntést számtalan olyan tényező befolyásolhatja, ami a végeredményt torzíthatja: pl. az orvos nagyobb valószínűséggel választhat mintavételre olyan embert, aki nem oltott, vagy aki idősebb és ezért súlyosabb tünetei vannak. Természetesen ebben a rendszerben is előfordulhat, hogy nem történik mintavétel egy akut légúti tünetekkel orvoshoz forduló betegtől, pl. ha az illető nem egyezik bele a mintavételbe, de a szisztematikus torzítás lehetősége így is sokkal kisebb, mint a hagyományos surveillance-rendszereknél.
- Az új típusú surveillance-rendszerben valamennyi pozitív minta esetében megkísérlik a vírus örökítő anyagának kivonását, majd genetikai szerkezetének molekuláris elemzését (szekvenálás) annak érdekében, hogy pontosan azonosítható legyen a betegségeket okozó régi és új vírusvariánsok előfordulása, egy-egy új variáns megjelenése, előretörése. A hagyományos figyelőszolgálatban csak nagyon kevés légúti mintából történik vírus-RNS kivonás majd pedig szekvenánálás, és nem közölnek arra sem szabályt, hogy az így vizsgálandó mintákat hogyan választják ki, ezért ebből nem követhető pontosan, hogyan változik időben a megbetegedéseket okozó vírusvariánsok gyakorisága, dominanciája.
- Az új típusú surveillance-rendszer – a nemzetközi ajánlásoknak megfelelően – egész évben működik, míg a hagyományos légúti figyelőszolgálat csak az adott év 40. hetétől a következő év 20. hetéig gyűjt adatokat.
Szakirodalom
- EURÓPAI BIZOTTSÁG. A BIZOTTSÁG (EU) 2018/945 VÉGREHAJTÁSI HATÁROZATA (2018. június 22.) a járványügyi felügyeleti rendszer hatálya alá vonandó fertőző betegségekről és kapcsolódó különös egészségi problémákról, valamint a vonatkozó esetdefiníciókról [Internet]. Az Európai Unió Hivatalos Lapja, L170. Elérhető: https://eur-lex.europa.eu/legal-content/HU/TXT/PDF/?uri=CELEX:32018D0945
- Maurel M, Mazagatos C, Goerlitz L, Oroszi B, Hooiveld M, Machado A, és mtsai. Exploring the effect of clinical case definitions on influenza vaccine effectiveness estimation at primary care level: Results from the end-of-season 2022–23 VEBIS multicentre study in Europe. Vaccine. 2024;42(16):3547–54.
- Core protocol for ECDC studies of vaccine effectiveness against symptomatic laboratory-confirmed influenza or SARS-CoV-2 infection at primary care level [Internet]. 2023 [idézi 2025. március 10.]. Elérhető: https://www.ecdc.europa.eu/en/publications-data/core-protocol-ecdc-studies-vaccine-effectiveness-against-symptomatic-laboratory
A jelentést készítette az 
 RRF-2.3.1-21-2022-00006
RRF-2.3.1-21-2022-00006
