A méhnyakrák elleni küzdelem hete január 22-28. Ennek kapcsán érdemes áttekinteni a méhnyakrák előfordulását és megelőzésének eredményességét hazánkban is. A Semmelweis Egyetem Epidemiológiai és Surveillance Központja a következő összeállítással segít ebben. Magyarországon az újonnan felismert méhnyakrák megbetegedések száma érdemben nem, valamint a méhnyakrák halálozás pedig csak minimálisan csökkent az elmúlt évtizedben. Csehország és Magyarország az 1970-es évek közepén hasonló helyzetből indult, de Csehország azóta lekörözte Magyarországot a méhnyakrák megelőzés eredményességében. Mi lehet ennek az oka, és vajon miben teljesít jobban a cseh népegészségügy a magyarországinál?
A méhnyakrák a negyedik leggyakrabban diagnosztizált rák, és a negyedik vezető daganatos halálok a nők körében. A becslések szerint 2020-ban világszerte 604 000 új esetet és 342 000 halálozást okozott. Magyarországon ugyan ebben az évben 974 nőt diagnosztizáltak méhnyakrákkal (1) és 382 nő hunyt el ebben a betegségben (2).
A méhnyakrák a leggyakrabban diagnosztizált rák 23 és a rosszindulatú daganatos halálozás vezető oka 36 országban (3). Az alacsony és közepes jövedelmű országokban a méhnyakrákos megbetegedések előfordulása majdnem kétszeres, a halálozási arány pedig háromszoros a magas jövedelmű országokéhoz képest.
A méhnyakrák megelőzhető betegség és korai felismeréssel, megfelelő kezeléssel gyógyítható, és a betegség felszámolható! Ennek ellenére továbbra is az egyik leggyakoribb daganatos megbetegedés és halálok a nők körében világszerte és Magyarországon is.
Tekintettel a méhnyakrák okozta jelentős globális terhekre és a növekvő egyenlőtlenségre, az Egészségügyi Világszervezet (WHO) főigazgatója már 2018-ban globális fellépést sürgetett a méhnyakrák megbetegedés felszámolása érdekében (4).
A „90-70-90-es cél” több százezer nő megmentésének a kulcs számai!
A méhnyakrák felszámolása azt jelenti, hogy az új méhnyakrákos megbetegedések számát 100 000 nőre számolva évi 4 vagy az alá csökkentik. Ennek a célnak az eléréséhez a WHO méhnyakrák felszámolására irányuló globális stratégiája a következő „90-70-90-es célok”at javasolja, amelyeket 2030-ra kell teljesíteni az országoknak:
- Oltási program: lányok 90%-a 15 éves koráig megkapja a HPV elleni védőoltást.
- Szűrési program: a nők 70%-a 35-45 éves kor között legalább kétszer részt vesznek méhnyakszűrésen.
- Kezelés: a szűrés során észlelt rákmegelőző elváltozások legalább 90%-a időben, megfelelő kezelésben részesül.
Az előrejelzések szerint ennek a stratégiának a végrehajtása világszerte több mint 74 millió méhnyakrák megbetegedés és több mint 62 millió haláleset elkerülését eredményezné a következő évszázad során(4).
Tehát a megelőzés, a szűrés és a kezelés átfogó megközelítésével a méhnyakrák, mint az egyik legjelentősebb népegészségügyi probléma, egy generáción belül felszámolhatóvá válna.
Most még van 6 évünk, hogy a WHO 2030-ig teljesítendő célkitűzéseit, ha elérni már nem is tudjuk, de legalább megközelítsük!
Hogy áll Magyarország jelenleg a méhnyakrák elleni küzdelem felszámolásában és annak első két stratégiai céljának teljesítésében?
Felszámolási célérték: 100 000 nőre vetített 4 vagy az alatti új megbetegedési arány (incidencia)
A Rákregiszter adatai alapján 100 000 magyar nőre vetítve 2000-ben 30 az új méhnyakrák megbetegedési arány, majd 2005-ig csökkenés figyelhető meg. Ezt követően stagnálás következik be, és minimális ingadozással az új megbetegedések aránya 19-23 között mozog 2020-ig. Az elmúlt 15 évben az évi új megbetegedések aránya, mintegy 5-szöröse a WHO célnak. Összehasonlításként a WHO (5) adatai alapján Csehország incidenca aránya 2020-ban 100 000 cseh nőre nézve 9,8 volt, amely kevesebb, mint fele a magyar adatoknak.
HPV elleni átoltottsági célérték: 90%
Hazánkban a HPV oltást 2014. évtől a 12. életévüket betöltött 7. osztályos lányoknak (és most már a fiúknak is) térítésmentesen, az iskolai kampányoltások keretében, önkéntesen választható oltásként igényelhetik a szülők. Az indulás évében az átoltottság 75%-ról indult és 2020-ban 83%-al megközelítette a WHO által kitűzött 90%-os célértéket, majd folyamatosan csökkent az átoltottság és 2022-re 74%-ra visszaesett vissza. (1. ábra) Csehországban 2012 óta működik a HPV oltási program, 13–14 éves lányok átoltottsága 2021-ben 69,2% volt (6).
- ábra HPV átoltottság Magyarországon, 2014-2022 között a 12. életévét betöltött általános iskolás lányok körében
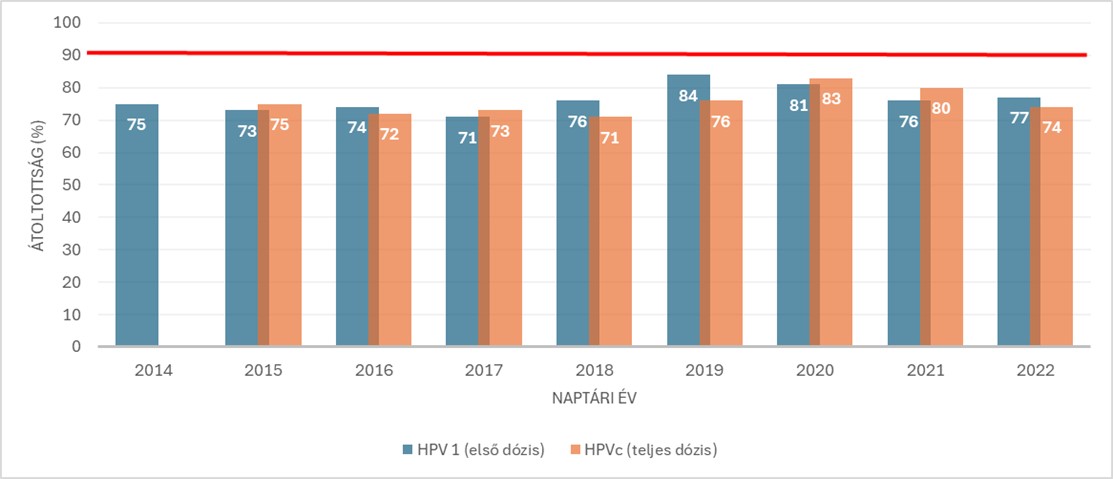
A diagram saját szerkesztés, az eredeti adatok forrása: WHO
https://app.powerbi.com/view?r=eyJrIjoiNDIxZTFkZGUtMDQ1Ny00MDZkLThiZDktYWFlYTdkOGU2NDcwIiwidCI6ImY2MTBjMGI3LWJkMjQtNGIzOS04MTBiLTNkYzI4MGFmYjU5MCIsImMiOjh9
Méhnyakszűrésen való részvételi arány célérték: 70%
Magyarországon 2003-ban indult a népegészségügyi célú célzott (szervezett) méhnyakszűrés, amely 2015. októberétől már a területi védőnői ellátás keretében is biztosított. Az OECD 2021. évi adatai alapján a méhnyakszűrésen való megjelenési arányunk a többi vizsgált országhoz képest a 3. legalacsonyabb. Az elmúlt 10 évben az amúgy sem magas 38,3 % szűrési részvételi arányunk 2021-re még 12 %-al csökkent. Az egyik legmagasabb, a WHO célértéket már túlteljesített átszűrtségi aránnyal (75%) Csehország büszkélkedhet.
Hazánkban 2003-ban indult el a méhnyakrák megelőzését célzó szervezett népegészségügyi szűrési program, a csehországi program 5 évvel később, 2008-ban. Mégis az epidemiológiai eredmények azt mutatják, hogy a csehországi szűrési program hatékonyabb és eredményesebb. Nem csak az átszűrtség magasabb, hanem a méhnyakrák megbetegedési és halálozási viszonyaik is jóval kedvezőbben alakulnak a magyarországihoz képest. A cseh szűrési rendszert folyamatosan fejlesztik és átalakítják, melynek keretében például létrejött az akkreditált szűrőcitológiai központok hálózata. A szervezett szűrőprogramoknak az IT támogatási rendszer létfontosságú eleme, a cseh szűrési program ebben is élen jár. A cseh informatikai támogatási rendszer megkönnyíti a szűrési folyamat és az eredményesség hatékony nyomon követését és elemzését. Összetevői közé tartozik a rosszindulatú daganatok epidemiológiájának folyamatos elemzése és értékelése, a szűrőprogramok tervezése, a szűrőközpontok teljesítményének monitorozása és a programok végrehajtásának indikátor alapú monitorozása, visszacsatolása, valamint fejlesztése (7) (5) (8) (9).
- ábra 20-69 éves nők méhnyakszűrésen való részvételi arány az elmúlt három évben 2011. és 2021-ben

Forrás: OECD Health Statistics 2023.
https://www.oecd-ilibrary.org/sites/7dbf67b5-en/index.html?itemId=/content/component/7dbf67b5-en#:~:text=In%20OECD%20countries%2C%20cervical%20cancer,vaccination%20programmes%20in%20most%20countries.
A méhnyakrák miatti megbetegedések és halálozás jellegzetességei
A fenti átszűrtségi adatokra hivatkozva a hazai halálozási mutatókat a cseh nők méhnyakrák miatti halálozásához viszonyítottuk. A ’70-es években közel azonos volt 64 év alatti női lakosságának méhnyakrák miatti halálozása hazánkban és Csehországban, és az elmúlt fél évszázadban mindkét országban folyamatosan csökkent, de nem azonos ütemben. 2019-ben a magyar halálozás a cseh nők halálozásának mintegy másfelszerese volt. A cseh nők körében sokkal intenzívebb volt az évtizedek alatti halálozási trend csökkenése (3. ábra)(10). Annak ellenére, hogy a két országnak a kiindulási halálozási adatai és a szűrés szervezés elméleti alapjai is hasonlóak, mégis szemmel látható a szervezett, népegészségügyi szűrőprogram hatékonyságbéli különbsége. A hazai adatokat nézve az új megbetegedések száma több, mint kétszerese, a halálozást tekintve pedig másfélszerese Csehországinak.
- ábra

Területi megbetegedési és halálozási egyenlőtlenségek Magyarországon
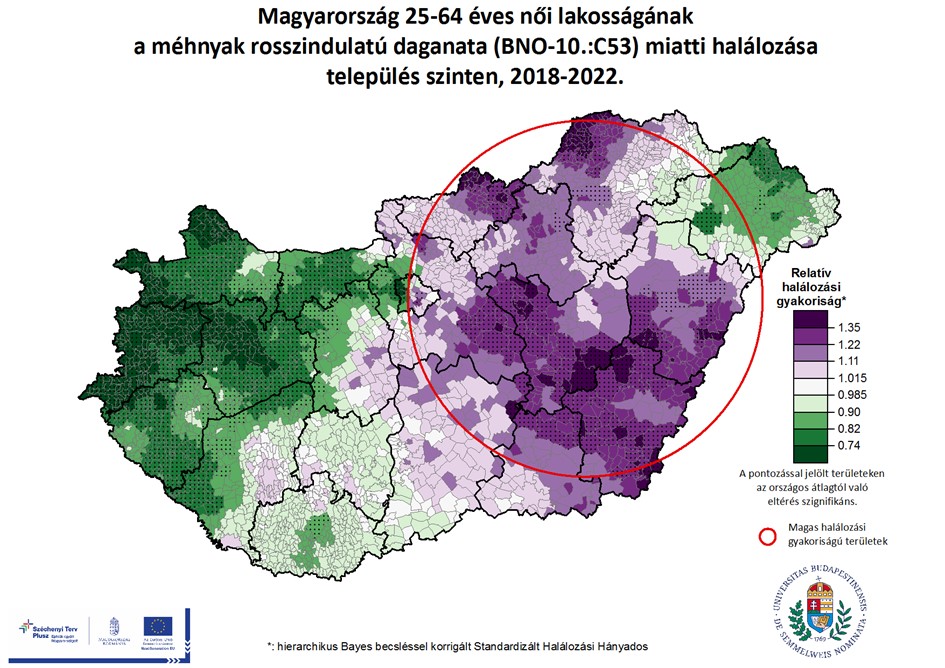
Magyarországon belül a méhnyakrák miatti magas megbetegedési kockázat Zala, Győr-Moson-Sopron, Csongrád-Csanád, Hajdú-Bihar vármegye területén és Fejér, valamint Bács-Kiskun vármegye közös határa mentén található (4. ábra). A magas halálozási kockázat pedig egyértelműen az ország keleti felét érintette (5. ábra).
Kiemelhető jó példaként a Zala és Győr-Moson-Sopron vármegye területén jellemző magas megbetegedési és alacsony halálozási kockázat. Ezeken a területeken valószínűleg a hatékony területi szűrési koordinációnak köszönhetően magas volt az időben kiszűrt megbetegedések aránya, és ezeket a megbetegedéseket eredményesen kezelték is, ezért a halálozási kockázat alacsony volt. Ellenkezőre is van példa Nógrád, Borsod-Abaúj-Zemplén, Jász-Nagykun-Szolnok, valamint Békés vármegyék szinte teljes területén az országos átlagot jelentősen meghaladó a halálozási kockázat, azonban a diagnosztizált megbetegedések aránya egyes járásokban, településeken még az országos átlagot sem éri el. Az esetek időben történő felderítését szolgáló szervezett, népegészségügyi program ezeken a területeken valószínűleg nem működik optimálisan.
- ábra

- ábra
Ahogy a WHO Stratégiában is megfogalmazták, a méhnyakrák felszámolása ma már egyáltalán nem elérhetetlen cél: a bizonyítékokon alapuló, költséghatékony népegészségügyi és egészségügyi módszerek (védőoltás, szűrés, kezelés) rendelkezésre állnak. Az eredmények eléréséhez azonban a kampányszerű megközelítés nem elégséges, több évre szóló nemzeti, népegészségügyi stratégia szükséges, mellyel a méhnyakrák halálozás Magyarországon felszámolható!
Összefoglalva
A WHO célok kitűzték azt az utat, amellyel megelőzhető volna, hogy évente közel félezer magyar nő méhnyakrákban haljon meg.
Magyarországon a feltételek adottak a WHO „90-70-90”-es céljainak eléréséhez.
Magyarországnak azonban jelentősen fejlesztenie kell mind a szervezett népegészségügyi szűrővizsgálati, mind pedig a védőoltási programját annak érdekében, hogy a fenti célok elérése érdekében érdemi előrelépést tegyen.
A csehországi szervezett népegészségügyi program eredményei alátámasztják, hogy évekig tartó, szakmailag megalapozott szűrési program, elkötelezett, hozzáértő népegészségügyi szakemberekkel képes lehet sikerre vinni a méhnyakszűrési programot. Ezzel érdemben csökkenteni tudta az új megbetegedések számát és a korai méhnyakrák halálozást.
Magyarországon nem csak egy hétnek, hanem minden napnak a daganatok, mint például a méhnyakrák elleni küzdelemről kellene szólnia.
Tegyünk azért, hogy a védőoltás, a szervezett népegészségügyi méhnyakszűrés és az időben megkezdett orvosi kezelés egyre több magyar nő életét menthesse meg!
Irodalom
- Nemzeti Rákregiszter. 2024 [idézi 2024. január 17.]. Elérhető: http://stat.nrr.hu/
- Központi Statisztikai Hivatal. 2024 [idézi 2024. január 17.]. Elérhető: https://www.ksh.hu/stadat_files/nep/hu/nep0002.html
- Ferlay J, Colombet M, Soerjomataram I, Parkin DM, Piñeros M, Znaor A, és mtsai. Cancer statistics for the year 2020: An overview. Int J Cancer. 2021;149(4):778–89.
- WHO. Cervical Cancer Elimination Initiative [Internet]. 2018 [idézi 2024. január 18.]. Elérhető: https://www.who.int/initiatives/cervical-cancer-elimination-initiative
- DUŠEK Ladislav, MUŽÍK Jan, KUBÁSEK Miroslav, KOPTÍKOVÁ Jana, ŽALOUDÍK Jan, VYZULA Rostislav. Epidemiology of Malignant Tumors in the Czech Republic [Internet]. 2024 [idézi 2024. január 19.]. Elérhető: https://www.svod.cz/
- Parlament of the Czech Republic. Seminar: Current data on vaccination coverage of the population with a focus on HPV vaccination [Internet]. 2023 [idézi 2024. január 18.]. Elérhető: https://www.psp.cz/sqw/cms.sqw?z=18395
- Májek, O., Dvořák, V., Ngo, O., Dušek, L., Mužík, J., Šnajdrová, L., Hejduk, K. CERVIX. 2021 [idézi 2024. január 19.]. CERVIX – Official webpage of Czech Cervical Cancer Screening Program. Elérhető: https://www.cervix.cz/
- Luňáčková IK, Májek O. Carcinoma of the uterine cervix in Czech Republic and possibilities of its prevence. Cesk Patol. 2018;63(4):164–8.
- Sehnal B, Sláma J. What next in cervical cancer screening? Ceska Gynekol. 2020;85(4):236–43.
- WHO. WHO HFA-DB European health for all database (HFA-DB) [Internet]. 2024 [idézi 2024. január 17.]. Elérhető: https://gateway.euro.who.int/en/datasets/european-health-for-all-database/
Készítette az Epidemiológiai és Surveillance Központ
RRF-2.3.1-21-2022-00006 Egészségbiztonság Nemzeti Laboratórium projekt 