|
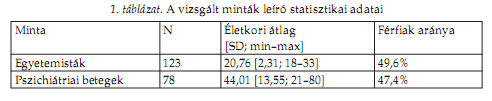
Szerzők:SIMOR PÉTER1 — KÖTELES FERENC2 — BÓDIZS RÓBERT3 — BÁRDOS GYÖRGY*4 1 Nyírô Gyula Kórház, Addiktológiai Osztály, Implicit Laboratórium Egyesület, Budapest * Levelezô szerzô: Bárdos György, ELTE Élettani és Neurobiológiai Tanszék, 1117 Budapest, Pázmány Péter sétány 1/C. E-mail: bardosgy@ludens.elte.hu Beérkezett: 2009. január 20.; elfogadva: 2009. július 30.)
AbsztraktJelen tanulmányban bemutatjuk a Groningen Alvásminôség Skála (Groningen Sleep Quality Scale) magyar verziójának 201 személy adatain nyugvó pszichometriai jellemzôit. A skálát két független mintán — 123 egyetemista és 78 pszichiátriai beteg által kitöltött kérdôív alapján — vizsgáltuk meg. A Groningen Alvásminôség Skála belsô reliabilitása mindkét minta esetében kifejezetten jónak bizonyult, a Cronbach alfa értéke mindkét esetben meghaladta a 0,85-ös értéket. A skála validitás vizsgálatát 4 különbözô kérdôív — a WHO jóllét kérdôív rövidített változata (WBI-5), a Beck Depresszió Kérdôív rövidített változata (BDI-R), a Szubjektív Testi Tünet Skála (PHQ-15) és a Vonásszorongás kérdôív (STAI-T) segítségével végeztük el. A négy kérdôív adatai és az egyes kérdôívek alvásminôségre vonatkozó tételei mindkét mintán szignifikáns és közepesen erôs korrelációt mutattak a Groningen Alvásminôség Skálán nyert eredményekkel. A skála bináris logisztikus regresszió analízise alapján a WHO-5, a PHQ-15 és (tendenciaszinten) a BDI-R szignifikáns hatása a teljes variancia egynegyedét magyarázta meg. Az eredmények alapján a Groningen Alvásminôség Skála magyar verziója kifejezetten jó pszichometriai jellemzôkkel bír, ezért úgy véljük, hogy a skála értékesen bôvítheti a szubjektív alvásminôséget vizsgáló mérôeszközök sorát. Kulcsszavak: Groningen Alvásminôség Skála, inszomnia, szubjektív alvásminôség
A QUESTIONNAIRE BASED STUDY OF SUBJECTIVE SLEEP QUALITY: THE PSYCHOMETRIC EVALUATION OF THE HUNGARIAN VERSION OF THE GRONINGEN SLEEP QUALITY SCALE
AbstractIn the present article we examine the psychometric characteristics of the Hungarian version of the Groningen Sleep Quality Scale, based on the data of 201 individuals. The reliability and the validity of the scale was tested on two independent samples, composed by a healthy population of 123 university students and a patient population of 78 patients from a psychiatric department, respectively. The reliability of the Groningen Sleep Quality Scale proved to be considerably good, with the Cronbach alpha exceeding the .85 value in the two different samples. We analysed the validity of the scale by contrasting its results with four different questionnaires: the short version of WHO Well-Being Questionnaire — WBI-5, the short version of the Beck Depression Inventory — BDI-R, the Somatic Symptom Scale — PHQ-15 and the Trait Anxiety Scale — STAI-T. The results of the four questionnaires, and the sleep related items of the given questionnaires showed a significant and moderately strong correlation with the results of the Groningen Sleep Quality Questionnaire in both samples. Based on the results of the binary logistic regression analysis, the WHO-5, the PHQ-15, and (at tendency-level) the BDI-R showed a significant effect, by explaining one quarter of the whole variance of the scale. According to the results, the Hungarian version of the Groningen Sleep Quality Scale is sound from psychometric point of view therefore we consider that the scale is a valuable tool for the measurement of subjective sleep quality. Keywords: Groningen Sleep Quality Scale, insomnia, subjective sleep quality
BEVEZETÉSAz insomniát, azaz az alváselégtelenséget a DSM-IV-TR (American Psychiatric Association 2000) az elalvási és/vagy átalvási képesség zavaraként, vagy nem pihentetô („nonrestoratív”) alvásként határozza meg, amely legalább egy hónapig fennáll, stresszel vagy napközbeni mentálisdeficit-tünetekkel és/vagy aluszékonysággal jár. A rendkívül magas prevalenciájú, egy reprezentatív mintán alapuló felmérés alapján (Novak és mtsai 2004) a magyar lakosság 9 százalékát érintô zavar hátterében az alváskutatók többnyire 5 alapvetô okot feltételeznek. Ezek lehetnek:
Az alvás minôsége szubjektív beszámolókkal és poliszomnográfiás, alváslaboratóriumban végzett vizsgálatokkal egyaránt felmérhetô. A két különbözô módszerrel nyert eredmények esetenkénti eltérése vezetett a pszichofiziológiai (poliszomnográfiás elemzéssel kimutatható alváselégtelenség) és a szubjektív (poliszomnográfiás elemzéssel ki nem mutatható alváselégtelenség) inszomnia fogalmi megkülönböztetéséhez. Habár az utóbbi alvászavar „csupán” a személyek szubjektív alvásélményébôl származtatható, és (egyelôre) nem nyert objektív alátámasztást, egyes kutatók szerint a szubjektív inszomniát ugyanúgy komolyan kell venni, hiszen az álmatlanság téves észlelése is komoly teljesítménybeli romlásokat okozhat (Dorsey 1991), továbbá felmerül, hogy az elégtelen szubjektív alvásminôség bizonyos (háttérben rejlô) klinikai jegyek kísérô tünete is lehet. A szubjektív alvásminôség vizsgálatának további nagy elônye, hogy nagy mintán is könnyen és gyorsan alkalmazható, ellentétben az idôigényes és költséges alváslaboratóriumi vizsgálatokkal. Az alvászavarokat vizsgáló önkitöltôs kérdôívek többnyire az elmúlt hónap alvásminôségét becslik, mint például a hazai mintán validált (Novák 2004) Epworth Álmossági Skála (Johns 1991), vagy az Athen Inszomnia Skála (Soldatos és mtsai 2000). Ezek a skálák az inszomniára utaló fô tünetek jelenlétére kérdeznek rá, mint például az elalvás és az átalvás nehézségei, a korai felébredések, az alvás idôtartama, vagy a nappali álmosság és teljesítményromlás. Az egy hónapnyi intervallumot felölelô kérdôívek hátránya azonban az, hogy nem képesek detektálni az alvás minôségét befolyásoló akut, akár csak egy-két napig észlelhetô (exogén vagy endogén) hatásokat, és így az alvásminôség lehetséges napi ingadozásai rejtve maradnak. Ráadásul az elmúlt hónap alvásminôségének megítélésében a válaszadó a retrospektív emlékezetére hagyatkozik, amely további (szubjektív) torzítási lehetôségek forrása lehet. Amennyiben a személyeknek pusztán az elôzô éjszakai alvás minôségét kell megítélniük, a retrospektív emlékezetbôl fakadó torzítások hatása kevésbé érvényesül, és így megbízhatóbb szubjektív ítéletekhez juthatunk. Ugyanakkor a napi alvásminôséget vizsgáló kérdôívek rendszeres (hosszabb távú) felvételével a krónikus alvászavarokról is megbízhatóbb képet kaphatunk. Mindezek alapján úgy véljük, hogy az elôzô éjszakai alvás minôségét vizsgáló tesztek értékes részét képezik a klinikai és tudományos alváskutatásnak. A fenti elgondolások alapján úgy véltük, hogy az elôzô éjszaka alvásminôségét vizsgáló Groningen Alvásminôség Skála hazai adaptációjával érdemben hozzájárulhatunk a hazai alvás skálák tárházának bôvítéséhez. A Groningen Alvásminôség Skála (Mejiman és mtsai 1988) önkitöltôs kérdôíve 15 egyszerû állítást tartalmaz az elmúlt éjszaka alvására vonatkozóan. Az állítások felölelik az alváselégtelenség fô aspektusait, a szubjektív alvásminôséget, az elalvás nehézségét, az éjszakai felébredéseket, és az ébredés élményét (fáradt vagy kipihent). A kérdôív bináris jellegû, az állításokra az Igaz vagy a Nem igaz válaszok bejelölésével felelhetnek a személyek. A kérdôívet eredetileg depressziós betegek alvászavarainak vizsgálatára tervezték. A skála 80 depressziós beteg adatain nyugvó vizsgálata alapján a kérdôív belsô konzisztenciája magasnak tekinthetô (Cronbach alfa = 0,88) (Mulder Hajonides, kézirat, idézi Jafarian és mtsai 2008). A kérdôív 15 állítása 3 fordított tételt tartalmaz, és az elsô állítás kivételével (mely nem része az értékelésnek) mindegyikre 1 pont adható. A 6 pont feletti érték az elôzô éjszakai alvásminôség jelentôs romlásáról tanúskodik, míg a 0—2 pont közti érték egészséges, pihentetô alvásra utal (Weil 2004). A Groningen Alvásminôség Skála erôs korrelációt mutatott más, validált alvásminôség skálákkal (Weerd és mtsai 2004), és számos vizsgálatban megbízható mérôeszköznek bizonyult. A Skálát sikeresen alkalmazták például a melatonin alvásminôségre gyakorolt hatásának kimutatására (Leppamaki és mtsai 2003a), továbbá az epilepsziában (Weerd és mtsai 2004), krónikus fáradtság szindrómában (Graffelman és mtsai 2002), vagy szezonális depresszióban (Meesters és mtsai 1993) szenvedôk alvászavarainak és egyes alvásminôséget javító technikák (fényterápia) hatásának vizsgálata során (Leppamaki és mtsai 2003b). A klinikai vizsgálatok birodalmán túl a Groningen Alvásminôség Skála olyan gyakorlati területeken is alkalmazásra talált, mint például a váltott mûszak (Martens és mtsai 1999), vagy éppen a magas (3500 m feletti) területeken való tartózkodás alvásminôségre gyakorolt negatív hatásának vizsgálata (Weil 2004). Jelen dolgozatban bemutatjuk a Groningen Alvásminôség Skála hazai adaptációja során szerzett tapasztalatainkat, illetve a Skála magyar verziójának 201 személy (123 egészséges és 78 pszichiátriai beteg) eredményei alapján vizsgált pszichometriai jellemzôit
MÓDSZEREKRésztvevôkA Groningen Alvásminôség Skálát két független, különbözô típusú mintán kívántuk bevizsgálni. Az elsô mintát budapesti (ELTE) egyetemisták alkották, akik önkéntesen vettek részt a vizsgálatban, közremûködésükért semmilyen (pl. anyagi vagy tanulmányi jellegû) ellenszolgáltatást nem kaptak. A második mintát a Nyírô Gyula Kórház Addiktológiai Osztályának és Pszichiátriai Osztályának betegei képezték, a részvétel szintén önkéntes volt. Ennek megfelelôen a második mintánk kevert pszichiátriai mintának tekinthetô, mely alkoholdependenciában, hangulatzavarban, szkizofréniában és szorongásos zavarokban szenvedô betegeket ölel fel. A kérdôívek kitöltése minden esetben névtelenül történt, így a résztvevôk személyiségi jogai nem sérültek. A betegminta esetében a vizsgálat az osztályvezetô fôorvosok engedélyével történt. A két minta alapadatait az 1. táblázat foglalja össze.
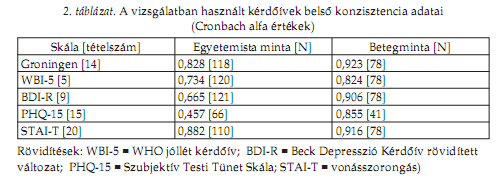
Felhasznált kérdôívekGroningen Alvásminôség Skála (Groningen Sleep Quality Scale) A fordítás az angol változat (Mejiman 1988) alapján készült, három szerzô (S.P., K.F., B.Gy.) egymástól független fordításainak konszenzus alapú összevetésével. A skála az elôzô éjszaka alvásminôségére vonatkozóan fogalmaz meg 15 eldöntendô (Igaz vagy Nem igaz) típusú állítást (ebbôl három fordított irányú). Az elsô tétel nem számít bele az értékelésbe (l. Függelék), így az elérhetô pontszám 0 és 14 közé esik. WHO jóllét kérdôív rövidített változata (WBI-5) A szubjektív jóllétet mérô öt tételes kérdôív a szorongási- és a depreszszió-szintre, a remény/reménytelenség szintjére és az észlelt egészségi állapotra kérdez rá egyszerû formában, az elmúlt két hét vonatkozásában. Az eredetileg Bech és mtsai által (1996) kidolgozott kérdôív magyar változatát Susánszky és mtsai (2006) validálták a Hungarostudy 2002 felmérés adatai alapján. A 2006-os vizsgálatban belsô konzisztenciája 0,85-nek adódott, amit jelen adatok is megerôsítenek (2. táblázat).
Beck Depresszió Kérdôív rövidített változat (BDI-R) A depresszió legfontosabb tüneteit az elmúlt két hét vonatkozásában mérô klasszikus kérdôív magyar változatának rövidített formáját eredetileg Kopp és mtsai dolgozták ki, a részletes pszichometriai analízist Rózsa és mtsai végezték el (2001). A szerzôk szerint a kilenc tételes skála a gyakorlatban lényegében az eredetivel megegyezôen használható, valid és megbízható (Rózsa és mtsai 2001). A rövidített skála belsô reliabilitása 0,83-nak bizonyult, jelen vizsgálat betegmintájának adatai ezzel lényegében megegyezôek, míg az egyetemista minta vonatkozásában alacsonyabbak, de még elfogadhatóak (2. táblázat). Szubjektív Testi Tünet Skála (PHQ-15) A Kroenke és munkatársai által összeállított és validált (2002), 15-tételes skála (Szubjektív Testi Tünet Skála — Patient Health Questionnaire Somatic Symptom Severity Scale) lényegében a szomatizációval (is) kapcsolatba hozható, gyakori testi tünetek elôfordulásának gyakoriságát számszerûsíti 0 és 2 között, az elmúlt 4 hét vonatkozásában. A mérôeszköz természetesen nem képes elkülöníteni az orvosilag megmagyarázható és meg nem magyarázható tüneteket, így nem tekinthetô a szomatoform zavarok diagnosztikus eszközének. Kroenke (2006) ugyanakkor javasolja egy tágabb és a gyakorlatban jobban használható diagnosztikus kategória (PSD — Physical Symptom Disorder) felállítását, aminek egyik diagnosztikai eszköze e skála lehetne. Magyar mintán több esetben is használták más kérdôívek validálására (Stauder és Konkoly-Thege 2006; Salavecz és mtsai 2006), és bekerült a Hungarostudy 2007 Egészségpaneljébe (HEP) is (Susánszky és mtsai 2007). A skála nemzetközi vizsgálatokban tapasztalt belsô reliabilitása 0,79—0,8 körül volt, jelen vizsgálatban az egyetemista mintán kifejezetten alacsonynak, a betegmintán jónak bizonyult (2. táblázat). Spielberger-féle Állapot- és Vonásszorongás Kérdôív (STAI-T) Az általános szorongási szint mérésére a Spielberger-féle Állapot- és Vonásszorongás Kérdôív magyar változatának (Sipos és mtsai 1994) 20 tételét használtuk. A kérdôív használata nagyon elterjedt, belsô reliabilitása rendszerint kiemelkedôen magas (pl. Stauder és Konkoly-Thege 2006 adatai alapján 0,93), amit jelen vizsgálat adatai is megerôsítettek (2. táblázat).
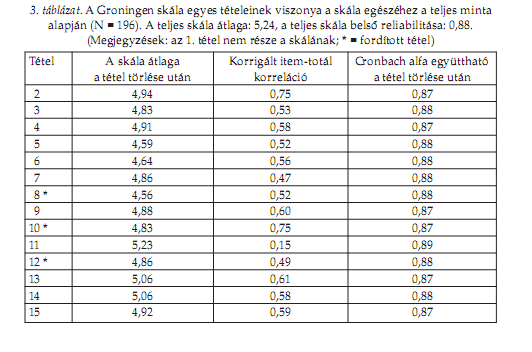
EREDMÉNYEKA Groningen Alvásminôség Skála belsô reliabilitása mindkét minta esetében 0,8 fölött volt (2. táblázat), ami kifejezetten jónak mondható. A belsô reliabilitás egyetlen tétel kihagyása után sem nô tovább számottevô mértékben (3. táblázat). A korrigált item-totál korrelációs értékek alapján egyetlen tétel, a 11-es lóg ki jelentôsen a többi közül (r = 0,15).
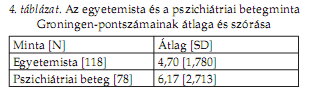
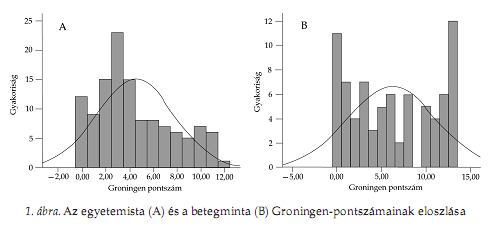
Az egyetemista és a pszichiátriai minta Groningen-pontszámának átlagát és szórását a 4. táblázat foglalja össze. Az alvásminôség-pontszámok egyik minta esetében sem mutattak normális eloszlást (1. ábra), ezért a statisztikai analízis során nem paraméteres próbákat alkalmaztunk. Érdemes megjegyezni azt, hogy a betegminta esetében a Groningen-pontszámok eloszlása kifejezetten U-alakot öltött. A két átlag az elvégzett Mann—Whitney-próba alapján szignifikánsan (p < 0,05) eltért egymástól, vagyis az egyetemisták alvásminôsége általában jobb a (rendszerint idôsebb) pszichiátriai betegekénél. Mivel a két minta életkorban is erôsen eltért egymástól, az életkori különbségek kontrollálására kovariancianalízist is végeztünk.
A Groningen Alvásminôség Skála és a validáláshoz használt 4 pszichológiai skála együttjárása minden esetben szignifikánsnak, az elvárt irányúnak (mivel a nagyobb Groningen-pontszám rosszabb alvásminôséget jelent, a pszichológiai jóllét esetén negatívnak, a depresszió-, a szorongás- és a testi tünetek-skálák esetén pozitívnak) és — fôleg az egyetemista mintán — a szokásosnál valamivel kisebb (rendszerint közepes) mértékûnek bizonyult (5. táblázat).
Mindkét mintán külön is megvizsgáltuk a validáláshoz használt kérdôívek speciálisan alvással kapcsolatos tételeit (WBI-5 4. tétel: „[Az elmúlt két hét során] érezte-e magát ébredéskor frissnek és élénknek?”; BDI-R 3. tétel: „[az elmúlt két hétben] Több órával korábban ébredek, mint szoktam és nem tudok újra elaludni”; PHQ-15 15. tétel: „[az elmúlt 4 hétben] mennyire zavarták alvással kapcsolatos problémák?”) és a Groningen-pontszámok közötti korrelációkat, amelyek szintén szignifikánsnak, az elvárt irányúnak és közepes erôsségûnek adódtak (6. táblázat).
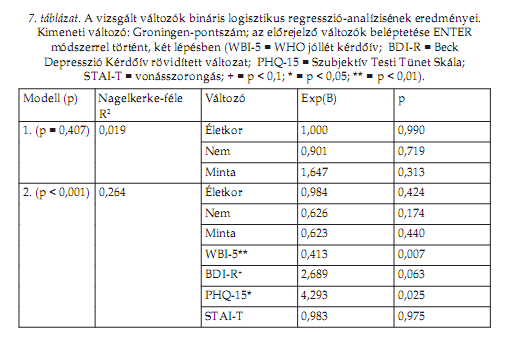
A statisztikai vizsgálat utolsó lépéseként az egyesített mintát medián mentén ketté bontva bináris logisztikus regresszió-analízist végeztünk, amelynek elsô lépésében az életkort, a nemet és a mintabeli hovatartozást (egyetemista vagy pszichiátriai beteg), majd a második lépésben a validáláshoz használt kérdôívek pontszámait léptettük be az egyenletbe. Az egyes lépcsôk legfontosabb adatait a 7. táblázat foglalja össze. A végsô modellben a szubjektív jóllét (WBI-5), a szubjektív testi tünet (PHQ-15) és tendencia szinten a depresszió (BDI-R) pontszám hatása bizonyult szignifikánsnak, az egyenlet a teljes variancia kb. egynegyedét magyarázza.
MEGBESZÉLÉSA Groningen Alvásminôség Skála magyar verziója az elvárt irányú együttjárást mutatta mind a validálásra használt kérdôívek által mért jellemzôkkel (vonásszorongás, depresszió, testi tünetek, szubjektív jóllét), mind azok alvásspecifikus tételeivel (5. és 6. táblázat). A korrelációs együtthatók abszolút értéke a szokásosnál valamivel kisebb volt, ami elsôsorban annak tudható be, hogy a skála nem általában az alvásminôséget, hanem kifejezetten az elôzô éjszakai alvás minôségét méri, amit (a validáláshoz használt, többé-kevésbé stabil jellemzôk mellett) nyilvánvalóan számos helyzeti és egyéb alkalmi tényezô is befolyásol. A skálát alkotó 14 tétel (az 1. tétel nem számít bele az értékelésbe) közül pszichometriailag lényegében egy, a 11-es („Egy szemhunyásnyit sem aludtam az éjjel”) lóg ki a sorból, a feltûnôen alacsony item-totál korrelációs érték (r=0,15, l. 3. táblázat) alapján. Ennek oka esetleg a tételben megfogalmazott állítás szélsôségessége lehet. Pszichometriai jellemzôi alapján e tételt talán érdemes lenne kihagyni a skála magyar változatából, bár a skála hosszából következôen lényegesen nem befolyásolja a teljes pontszámot. Jelen vizsgálatban a pszichiátriai betegek alvásminôségét szignifikánsan rosszabbnak találtuk az egyetemisták alvásminôségénél, ám a bináris logisztikus regressziós vizsgálatban sem az életkor, sem a mintabeli hovatartozás nem bizonyult az alvásminôség szignifikáns elôrejelzôjének. Ennek statisztikai oka elsôsorban a betegminta értékeinek U-alakú eloszlása lehet, ami mögött a minta erôs inhomogenitása húzódhat meg: nem minden pszichiátriai betegség jár az alvásminôség romlásával, és a mintát alkotó betegek jelentôs része esetében a pontszám valóban vagy nagyon alacsony vagy nagyon magas volt. Másrészt a bináris logisztikus regresszió (aminek használatát éppen a nem normál eloszlások indokolták) éppen bináris jellege miatt meglehetôsen érzéketlen a kis különbségekre. Emellett az alvásminôség romlása összefüggött a „pszichológiai egyensúly” megbillenését érzékenyen jelzô skálák értékeivel. Vizsgálatunk tehát a minta inhomogenitásából fakadóan nem igazolhatta a pszichiátriai zavarok és az alvásminôség romlásának más kutatásokban dokumentált összefüggéseit (pl. Vizi és Novák 2000; Bódizs 2000), sôt az alvásminôség romlásának tendenciáját sem az életkor elôrehaladtával (Szûcs 2000). A Groningen Alvásminôség Skála tehát a betegcsoport alvásának a szak- irodalmi adatok tükrében „elvárt” minôségromlását csak részben mutatta ki. Elképzelhetô, hogy a betegcsoport megfelelô alvásminôségének hátterében a kórházi környezet által biztosított alváshigiénia betartása és — a hospitalizációnak köszönhetôen — a pszichoszociális stresszorok hatásának enyhülése is állhat. Végezetül pedig az alvásminôség romlásának összefüggése a pszichológiai egyensúly megbomlásával (mely összefüggés a betegmintán erôsebbnek bizonyult) egyértelmûen utal az alvás és a pszichoszociális stresszorok szoros kapcsolatára. A Groningen Alvásminôség Skála hazai adaptálása lehetôvé teszi az egyes éjszakák szubjektív alvásminôségének kérdôíves vizsgálatát. Így lehetôség nyílik az alvás minôségét rövid távon befolyásoló hatások (gyógyszerhasználat, környezeti változások, akut krízis, terápiás hatások stb.) szisztematikus vizsgálatára. Felmerülhet, hogy a teszt bináris jellege miatt nem képes megragadni az alvásminôségben megjelenô finomabb változásokat, a teszt e korlátját azonban ellensúlyozzák az alvásminôség fôbb aspektusait több oldalról is megközelítô állítások. Eredményeink alapján a Groningen Alvásminôség Skála magyar verziója pszichometriai szempontból megfelelônek tekinthetô, ezért kifejezetten ajánljuk az elôzô éjszaka szubjektív alvásminôségének vizsgálatára a klinikum területén belül és azon kívül egyaránt.
IrodalomAmerican Psychiatric Association (APA) (2000): Diagnostic and statistical manual of mental disorders, 4th revised edition, DSM—IV. Washington, DC. Bech, P., Staehr-Johansen, K., Gudex, C. (1996): The WHO (Ten) Well-Being Index: validation in diabetes. Psychotherapy and Psychosomatics, 65: 183—190. Bódizs R. (2000): Alvás, álom, bioritmusok. Budapest, Medicina. Dorsey, C. M. (1991): Failing to sleep: psychological and behavioural underpinnings of insomnia. In: Monk, T. H. (ed.). Sleep, Sleepiness and Performance. John Wiley and Sons Ltd, New York, 223—247. Graffelman, A. W., Knuistingh, A. N., Nagelkerken, L., Petri, H., Springer, M. P. (2002): Subjective sleep quality and depressive symptoms in patients with the chronic fatigue syndrome. Journal of Chronic Fatigue Syndrome, 10 (2): 19—28. Jafarian, S., Gorouhi, F., Taghva, A., Lotfi, J. (2008): High-altitude sleep disturbance: results of the Groningen Sleep Quality Questionnaire survey. Sleep Medicine, 9: 446—449. Johns, M. W. (1991): A new method for measuring daytime sleepiness: The Epworth Sleepiness Scale. Sleep, 14: 540—545. Kroenke, K. (2006): Physical symptom disorder: a simpler diagnostic category for somatization-spectrum conditions. Journal of Psychosomatic Research, 60: 335—339. Kroenke, K., Spitzer, R. L., Williams, J. B. (2002): The PHQ-15: Validity of a new measure for evaluating the severity of somatic symptoms. Psychosomatic Medicine, 64: 258—266. Leppamaki, S, Partonen. T., Vakkuri, O., Lönnquist, J., Partinen, M., Laudon, M. (2003a): Effect of controlled-release melatonin on sleep quality, mood, and quality of life in subjects with seasonal or weather-associated changes in mood and behaviour. European Neuropsychopharmacology, 13: 137—145. Leppamaki, S., Meesters, Y., Haukka, J., Lönquist, J., Partonen, T. (2003b): Effect of simulated dawn on quality of sleep — a community based trial. BMC Psychiatry, 3 (14): 1—5. Martens, M. F. J., Nijhuis, F. J. N., van Boxtel, M. P. J., Knottnerus, J. A. (1999): Flexible Work Schedules and Mental and Physical Health. A Study of a Working Population with Non-Traditional Working Hours. Journal of Organizational Behavior, 20 (1): 35—46. Meesters, Y., Jansen, J. H. C., Lambers, P. A., Bouhuys, A. L., Beersma, D. G.. M., van den Hoofdakker, R.H. (1993): Morning and evening light treatment of seasonal affective disorder: response, relapse and prediction. Journal of Affective Disorders, 28: 165—177. Mejiman, T. F., de Vries-Griever, A. H., de Vries, G. (1988): The evaluation of the Groningen Sleep Quality Scale. Groningen: Heymans Bulletin (HB 88—13—EX). Novák M. (2004): Alvászavarok és életminôség. Doktori Értekezés. Novak, M., Mucsi, I., Shapiro, C.M., Rethelyi, J., Kopp, M. (2004) Increased utilization of health services by insomniacs — an epidemiological perspective. Journal of Psychosomatic Research, 56 (5): 527—36. Rózsa S., Szádóczky E., Füredi J. (2001): A Beck Depresszió Kérdôív rövidített változatának jellemzôi a hazai mintán. Psychiatria Hungarica, 16 (4): 379—397. Salavecz Gy., Neculai K., Rózsa S., Kopp M. (2006): Az erôfeszítés-jutalom egyensúlytalanság kérdôív magyar változatának megbízhatósága és érvényessége. Mentálhigiéné és Pszichoszomatika 7 (3): 231—246. Sipos K., Sipos M., Spielberger, C. D. (1994): A State-Trait Anxiety Inventory (STAI) magyar változata. In Mérei F., Szakács F. (szerk.): Pszichodiagnosztikai vademecum I/2. Nemzeti Tankönyvkiadó, Budapest, 123—148. Soldatos, C. R., Dikeos, D. G., Paparrigopoulos, T. J., (2000) Athens Insomnia Scale: validation of an instrument based on ICD—10 criteria. Journal of Psychosomatic Research, 48 (6), 555—560. Stauder A., Konkoly-Thege B. (2006): Az észlelt stressz kérdôív (PSS) magyar verziójának jellemzôi. Mentálhigiéné és Pszichoszomatika, 7 (3): 203—216. Susánszky É., Konkoly-Thege B., Stauder A., Kopp M. (2006): A WHO jól-lét kérdôív rövi- dített (WBI-5) magyar változatának validálása a Hungarostudy 2002 országos lakossági egészségfelmérés alapján. Mentálhigiéné és Pszichoszomatika, 7 (3): 247—255. Susánszky É., Székely A., Szabó G.., Szántó Zs., Klinger A., Konkoly-Thege B., Kopp M. (2007): A Hungarostudy egészség panel (HEP) felmérés módszertani leírása. Mentálhigiéné és Pszichoszomatika, 8 (4): 259—276. Szûcs A. (2000): Az idôskori alvás és zavarai. In: Novák, M. (szerk.). Az alvás- és ébrenléti zavarok diagnosztikája és terápiája. Okker Kiadó, Budapest, 357—371. Vizi J., Novák M. (2000): Alvászavarok és pszichiátriai betegségek. In: Novák, M. (szerk.). Az alvás- és ébrenléti zavarok diagnosztikája és terápiája. Okker Kiadó, Budapest, 227—242. Weerd, A., Haas, S., Otte, A., Trenité, D. K., Erp, G., Cohen, A., Kam, M., Gerven, J. (2004): Subjective Sleep Disturbance in Patients with Partial Epilepsy: A Questionnaire-based Study on Prevalence and Impact on Quality of Life. Epilepsia, 45 (11): 1397—1404. Weil, J. V. (2004): Sleep at high altitude. High Altitude Medicine and Biology, 5, 180—189.
Pályázati támogatás. A munka részben az OTKA T 047170 számú, illetve K 76880 számú pályázatának támogatásával készült.
FÜGGELÉK
A Groningen Alvásminôség Skála
Kérjük, válaszoljon az alábbi kérdésekre!
Megjegyzések: |